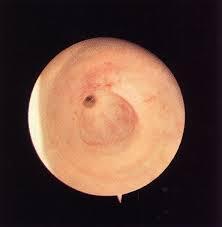
RCC ; yetişkinlerdeki tüm kanserlerin %3’ü olmakla beraber tüm primer malign böbrek tümörlerinin %85’inden sorumludur.
Böbrek kanserinin bilinen tek risk faktörü sigara kullanımıdır.
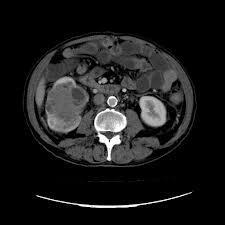
 RCC’nin en sık görülen belirti ve bulguları makroskopik ve mikroskobik hematüri , karın ve böğür ağrısı ve palpabl bir abdominal kitleden ibarettir. Metastatik hastalıklı kişiler akciğer ve kemik metastazları semptomları dispne, öksürük veya kemik ağrısıyla başvurabilir.
RCC’nin en sık görülen belirti ve bulguları makroskopik ve mikroskobik hematüri , karın ve böğür ağrısı ve palpabl bir abdominal kitleden ibarettir. Metastatik hastalıklı kişiler akciğer ve kemik metastazları semptomları dispne, öksürük veya kemik ağrısıyla başvurabilir.
Hastanın öyküsü, fizik muayenesini takiben tam idrar tahlili , tam kan sayımı , böbrek ve karaciğer fonksiyon testleri ,akciğer filmi , abdominal ultrasonografi ve tomografi yapılmalıdır. Kemik ağrısı olan hastalarda tüm vücut kemik sintigrafisi endikedir. Üriner MR ,renal anjiografi ve Torax BT gerekli durumlarda yapılmalıdır.
RCC’nin tek küratif tedavisi cerrahi eksizyondur. Diğer böbreğin fonksiyonları normalse lokalize tek taraflı 5cm ve üzeri tümörü olan RCC hastalarında tercih edilen tedavi yöntemi Radikal Nefrektomidir.
Radikal nefrektomi için 5 yıllık sağ kalım Evre-1 RCC’de %80-85’dir.
- Böbrek yağlı dokusunda tümör varlığında %70-75,
- Renal ven tutulumunda %50-60,
- Vena kava tutulumunda %40-50,
- Yöresel lenf nodu büyümesi varsa %5-20,
Komşu organ tutulumunda ve uzak m etastazlarda 5 yıllık sağ kalım oranları %0-5’e düşmektedir.
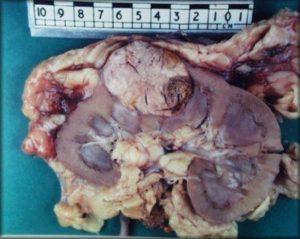
- Her iki böbreğinde tümör olanlarda ,
- Tek olan böbreğinde tümör olanlarda,
- Lokalize 3cm den küçük böbrek tümörü olanlarda ( özellikle üst ve alt pol ekzofitik kitleleleri ) da parsiyel nefrektomi ( nefron koruyucu cerrahi ) tercih edilir.
Cerrahi müdaheleler, Robotik , Laparoskopik ve açık cerrahi olarak yapılabilir.
RCC’li hastaların yaklaşık üçte birinde tanı konulduğunda metastatik hastalık mevcuttur.


 Genellikle kadınlarda görülen idrar deliğinin hemen içerisinde veya dışında oluşan fizik muayenede görülebilen kitlelerdir.
Genellikle kadınlarda görülen idrar deliğinin hemen içerisinde veya dışında oluşan fizik muayenede görülebilen kitlelerdir.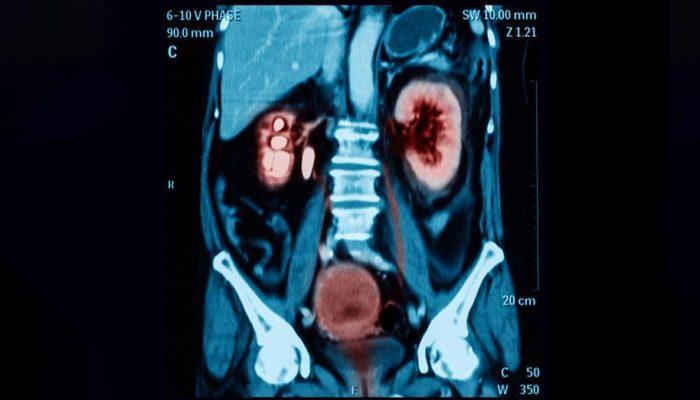
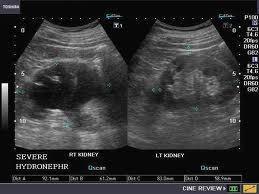
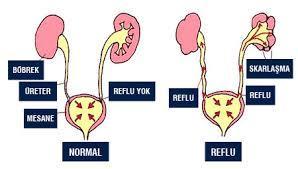
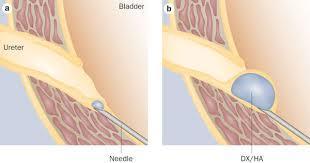
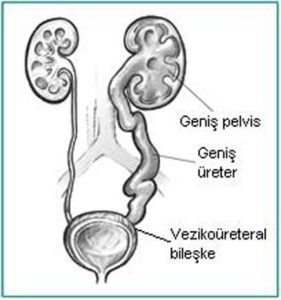 Böbreğin idrar havuzunun genişlemesi olarak düşünülse de hidronefroz; aslında üreter, mesane ve hatta üretra patolojileri sonucunda da oluşabilir. Üreter genişlemesi de iştirak ettiğinde hidroüretronefroz diyebiliriz.
Böbreğin idrar havuzunun genişlemesi olarak düşünülse de hidronefroz; aslında üreter, mesane ve hatta üretra patolojileri sonucunda da oluşabilir. Üreter genişlemesi de iştirak ettiğinde hidroüretronefroz diyebiliriz. Basit bir ultrasonografi ile hidronefroz tanısı konulabilir. Obstrüksiyonun yerini saptamak için üriner BT, üriner MR ve İVP tetkikleri gerekebilir. VUR tanısını koymak için sistogram, UPJ darlığı tanısı için se diüretikli DTPA sintigrafi testleri yapılabilir.
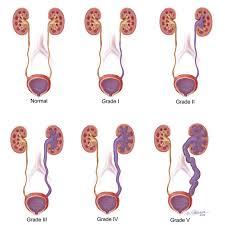
Basit bir ultrasonografi ile hidronefroz tanısı konulabilir. Obstrüksiyonun yerini saptamak için üriner BT, üriner MR ve İVP tetkikleri gerekebilir. VUR tanısını koymak için sistogram, UPJ darlığı tanısı için se diüretikli DTPA sintigrafi testleri yapılabilir.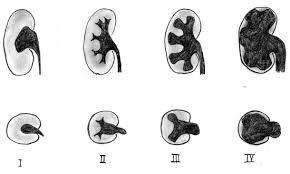 Hidronefroz derecelendirmesinde 1-2-3-4 sistemi kullanılır. Grade 4 hidronefroz son aşamada böbrek şişliği demektir ve bu durum aciliyet arzeder.
Hidronefroz derecelendirmesinde 1-2-3-4 sistemi kullanılır. Grade 4 hidronefroz son aşamada böbrek şişliği demektir ve bu durum aciliyet arzeder.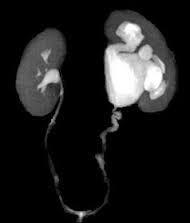
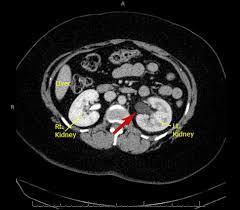
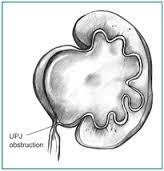 Böbrek pelvisi ile proksimal üreterin bileşim düzeyinde üreterin blokajıdır.
Böbrek pelvisi ile proksimal üreterin bileşim düzeyinde üreterin blokajıdır. Küçük çocuklarda karın içi kitle şeklinde kendini gösterebilir. Büyük çocuklarda ve yetişkinlerde böğür veya karın ağrısı görülebilir.
Küçük çocuklarda karın içi kitle şeklinde kendini gösterebilir. Büyük çocuklarda ve yetişkinlerde böğür veya karın ağrısı görülebilir.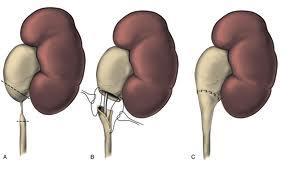 Operasyonlardan balon dilatasyon, açık operasyon, laparoskopik veya robotik cerrahi yapılabilir. Burada hangi hastaya hangi operasyon tipi olacağı önemlidir.
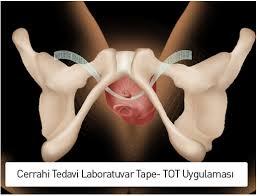
Operasyonlardan balon dilatasyon, açık operasyon, laparoskopik veya robotik cerrahi yapılabilir. Burada hangi hastaya hangi operasyon tipi olacağı önemlidir.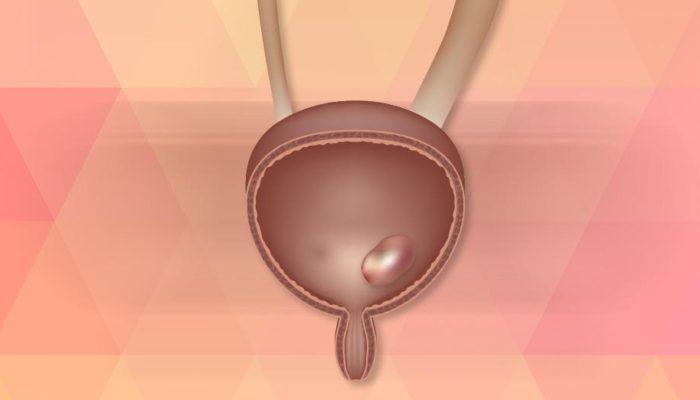

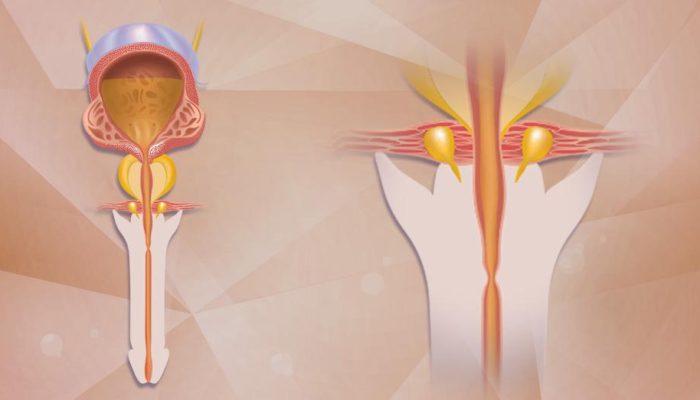
 Üriner inkontinans tek bir hastalık değildir. Daha çok altta yatan hastalığın belirtisidir. İstem dışı idrar kaçırma olarak tanımlanır ve önemli bir klinik sorun, önemli bir bağımlılık ve düşkünlük nedenidir.
Üriner inkontinans tek bir hastalık değildir. Daha çok altta yatan hastalığın belirtisidir. İstem dışı idrar kaçırma olarak tanımlanır ve önemli bir klinik sorun, önemli bir bağımlılık ve düşkünlük nedenidir.
 Enürezis aslında idrar tutamama demektir. Fakat genellikle 3 yaş üzerindeki çocuklarda gece işemeleri için kullanılan bir terimdir. Çocukların çoğu bu yaşa kadar normal mesane kontrollerini başarırlar. Altı yaş civarında %10’u gece idrar kaçırır. On dört yaşlarında bile %5’i hala yatağını ıslatmaktadır. Emin olması güç olunması rağmen %50’den fazlasında asıl nedenin sinir sisteminde olgunlaşmanın gecikmesi veya nörojenik mesane disfonksiyonu olduğu anlaşılmıştır. Yüzde 30’u psikolojik kaynaklıdır ve %20’si daha belirgin organik hastalığa sekonder olarak gelişir.
Enürezis aslında idrar tutamama demektir. Fakat genellikle 3 yaş üzerindeki çocuklarda gece işemeleri için kullanılan bir terimdir. Çocukların çoğu bu yaşa kadar normal mesane kontrollerini başarırlar. Altı yaş civarında %10’u gece idrar kaçırır. On dört yaşlarında bile %5’i hala yatağını ıslatmaktadır. Emin olması güç olunması rağmen %50’den fazlasında asıl nedenin sinir sisteminde olgunlaşmanın gecikmesi veya nörojenik mesane disfonksiyonu olduğu anlaşılmıştır. Yüzde 30’u psikolojik kaynaklıdır ve %20’si daha belirgin organik hastalığa sekonder olarak gelişir.
 Üretrada doku hasarı olunca nedbeleşme üretra darlığına sebep olur. Nedbe iyileştikçe üretra çevresinin kasılıp kalması üretra lümeninin daralmasına yol açabilir.
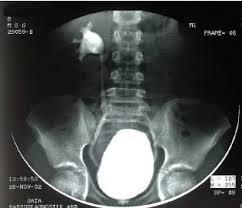
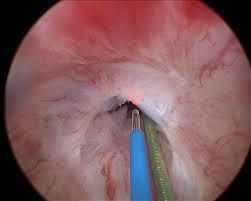
Üretrada doku hasarı olunca nedbeleşme üretra darlığına sebep olur. Nedbe iyileştikçe üretra çevresinin kasılıp kalması üretra lümeninin daralmasına yol açabilir.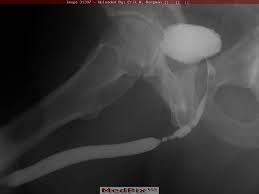 Üretra darlığının tanısında en önemli göstergeçlerden biri; intravenöz uygulamaya uygun kontrast madde kullanılarak retrograd ürografi çekilmesidir. Mesanetye yeterli kadar kontrast madde verildiğinde hastaya işemesi söylenir ve işeme üretrogramı çekilir. Bu inceleme ile darlığın yeri, uzunluğu ve çapına ilişkin bilgiler sağlanır. Diğer bir yöntem de üretroskopidir. Nedbeleşmiş daralmış bölgeyi görmemizi sağlar.
Üretra darlığının tanısında en önemli göstergeçlerden biri; intravenöz uygulamaya uygun kontrast madde kullanılarak retrograd ürografi çekilmesidir. Mesanetye yeterli kadar kontrast madde verildiğinde hastaya işemesi söylenir ve işeme üretrogramı çekilir. Bu inceleme ile darlığın yeri, uzunluğu ve çapına ilişkin bilgiler sağlanır. Diğer bir yöntem de üretroskopidir. Nedbeleşmiş daralmış bölgeyi görmemizi sağlar.