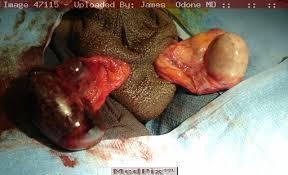
Epididimi tutan gergin ve sert bir şekilde ele gelen kistik bir sıvı kolleksiyonudur. İçinde sperm olan bu kistik yapı genellikle travma veya infeksiyon sonucunda tıkanıklığa bağlı olarak oluşur.
Spermatosel, genellikle hastalarda rastgele saptanan kitle veya şişlik olarak gözlenir. Bazı vakalarda da testis ağrısı olarak kendini belli eder.
Spermatosel; büyük olduğunda (2cm’den fazla) ve şikayet vermeye başladığında, bireyin sosyal yaşamını etkilediğinde cerrahi olarak çıkarılmalıdır.

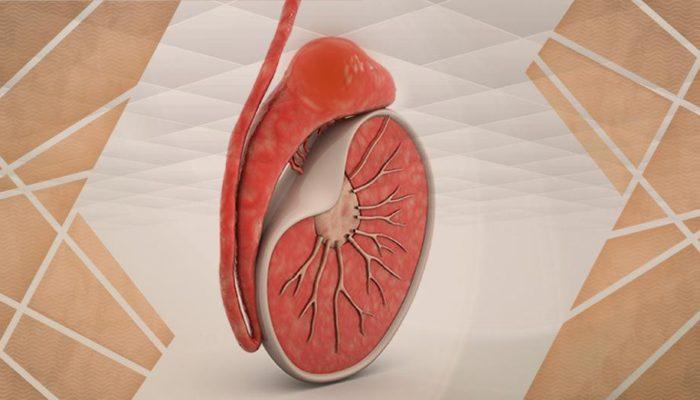
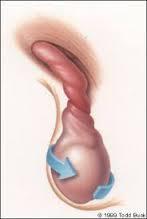 Puberte öncesi ve ergenlik çağına yeni girmiş erkek çocuklarında testisin (testisin bağı-kordonu) spermatik kordon çevresinde dönmesi sık görülebilen bir durumdur.
Puberte öncesi ve ergenlik çağına yeni girmiş erkek çocuklarında testisin (testisin bağı-kordonu) spermatik kordon çevresinde dönmesi sık görülebilen bir durumdur.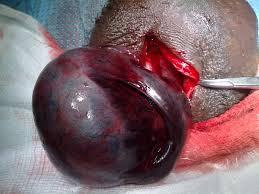


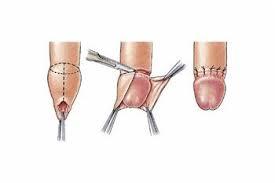
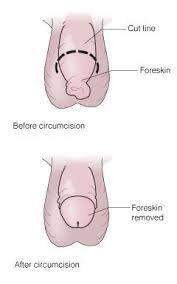
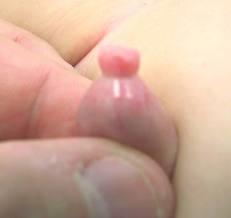 Penisin baş kısmındaki deri bölgesinin kesilerek glans penisin ortaya çıkarılması operasyonudur. Dini ve kültürel nedenlerle sünnet bazı ülkelerde rutin olarak yapılır. Sünnet edilmemiş erkeklerde penis kanseri ve enfeksiyonlar daha sık görülür. Enfeksiyonlu, fimozisli ve parafimozisli hastalarda sünnet endikedir.
Penisin baş kısmındaki deri bölgesinin kesilerek glans penisin ortaya çıkarılması operasyonudur. Dini ve kültürel nedenlerle sünnet bazı ülkelerde rutin olarak yapılır. Sünnet edilmemiş erkeklerde penis kanseri ve enfeksiyonlar daha sık görülür. Enfeksiyonlu, fimozisli ve parafimozisli hastalarda sünnet endikedir.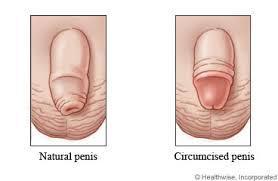



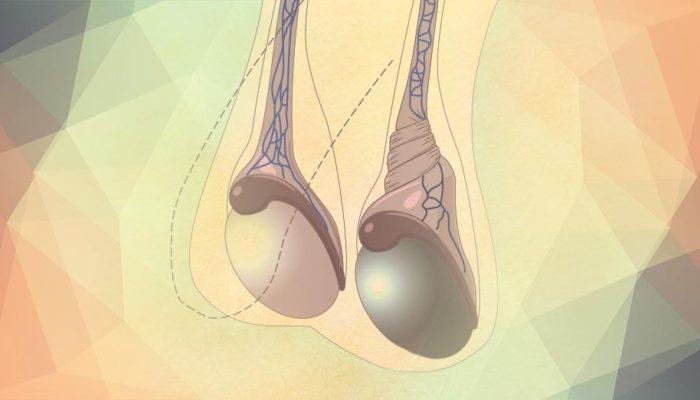
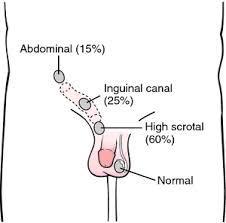 Testislerden birinin veya ikisinin skrotum denen torba içinde bulunmaması halidir. Kasık bölgesinde veya karın içinde testis kordonuyla takılmış olabilir. Testis bağlarının kısalığından, yapışıklığından ya da fıtık nedeniyle inmemiş olabilir.
Testislerden birinin veya ikisinin skrotum denen torba içinde bulunmaması halidir. Kasık bölgesinde veya karın içinde testis kordonuyla takılmış olabilir. Testis bağlarının kısalığından, yapışıklığından ya da fıtık nedeniyle inmemiş olabilir.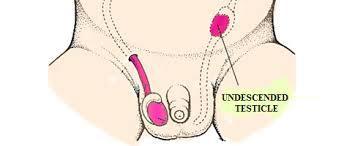 Yenidoğanda inmemiş testis morfolojik açıdan oldukça normal olmasına rağmen 2 yaşına gelindiğinde sıklıkla erken evredeki germ hücrelerinde bozulma görülmektedir. Karşıt, normal skrotum içindeki normal testis de yüksek bir germ hücre anormalliklerine sahip olma riski altındadır. Bu nedenle tek veya çift taraflı inmemiş testisi olan erkekler ilerde infertil (kısır) olma riski taşır. Kriptorşidizm de azalmış sperm yapımı görülmektedir. Bu hem tek taraflı hem de çift taraflı olgular için doğrudur. Tek taraflı inmemiş testisi olan erkeklerin %30’unda, çift taraflı inmemiş testisi olan erkeklerin %50’sinde sperm sayısının düşük olduğu gösterilmiştir.
Yenidoğanda inmemiş testis morfolojik açıdan oldukça normal olmasına rağmen 2 yaşına gelindiğinde sıklıkla erken evredeki germ hücrelerinde bozulma görülmektedir. Karşıt, normal skrotum içindeki normal testis de yüksek bir germ hücre anormalliklerine sahip olma riski altındadır. Bu nedenle tek veya çift taraflı inmemiş testisi olan erkekler ilerde infertil (kısır) olma riski taşır. Kriptorşidizm de azalmış sperm yapımı görülmektedir. Bu hem tek taraflı hem de çift taraflı olgular için doğrudur. Tek taraflı inmemiş testisi olan erkeklerin %30’unda, çift taraflı inmemiş testisi olan erkeklerin %50’sinde sperm sayısının düşük olduğu gösterilmiştir.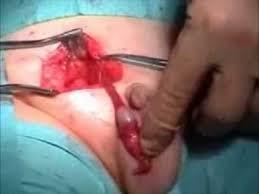 Testisin kanser taramalarında ele gelebilmesi (muayene sırasında) için genellikle 2 yaşına doğru proflaktik orşiopeksi (orkidopeksi) –testisin torbaya indirilme ameliyatı yapılır. Son çalışmalarda bu yaşın 1 yaşa kadar düşürüldüğü görülmektedir.
Testisin kanser taramalarında ele gelebilmesi (muayene sırasında) için genellikle 2 yaşına doğru proflaktik orşiopeksi (orkidopeksi) –testisin torbaya indirilme ameliyatı yapılır. Son çalışmalarda bu yaşın 1 yaşa kadar düşürüldüğü görülmektedir.
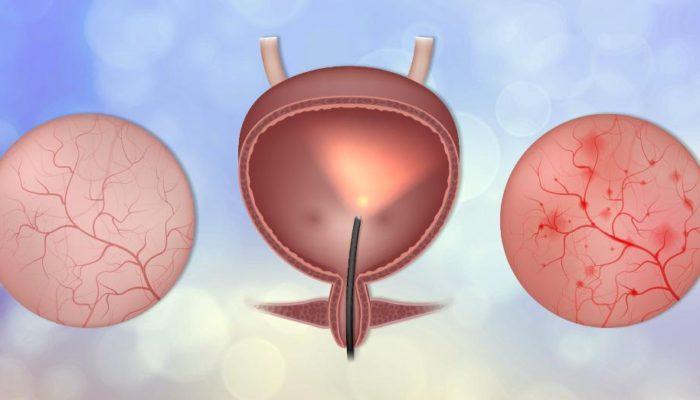
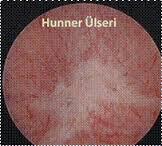
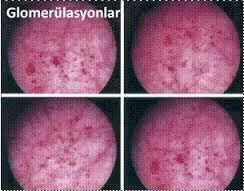 İnterstisyel sistit (IC) fonksiyonel olarak azalmış mesane kapasitesine sekonder olarak oluşan bir işeme semptomları kompleksidir. Tipik olarak acil işeme hissi, işeme sıklığı artışı, gece idrara kalkmalar, mesane ve kasık ağrıları ile karakterizedir. Mesane dolup gerilirken ağrı oluşabilir.
İnterstisyel sistit (IC) fonksiyonel olarak azalmış mesane kapasitesine sekonder olarak oluşan bir işeme semptomları kompleksidir. Tipik olarak acil işeme hissi, işeme sıklığı artışı, gece idrara kalkmalar, mesane ve kasık ağrıları ile karakterizedir. Mesane dolup gerilirken ağrı oluşabilir.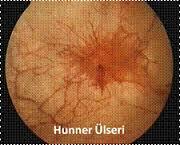
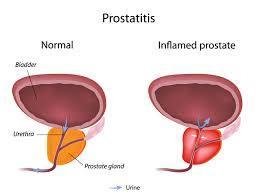 Prostatit bakteriyel ve abakteriyel olarak sınıflandırılır.
Prostatit bakteriyel ve abakteriyel olarak sınıflandırılır.